Si parla di criptorchidismo quando uno o ambedue i testicoli “non scendono” nello scroto. Colpisce circa il 3% dei neonati a termine e fino al 30% dei neonati pretermine; due terzi dei testicoli ritenuti (così si definisce anche il criptorchidismo) scendono spontaneamente entro il primo anno di vita del bimbo. Una minima percentuale invece richiede un trattamento. Scopriamo insieme le eventuali terapie e quali conseguenze se non si cura.
La fisiologia dei testicoli
Normalmente, i testicoli nel feto si sviluppano alla 7° o 8va settimana di gravidanza e rimangono protetti nell’anello inguinale interno fino a circa la 28ima settimana, quando iniziano la loro discesa nello scroto. Questo passaggio è mediato da fattori ormonali, fisici ed ambientali (ad esempio, l’esposizione materna a sostanze estrogeniche o antiandrogeni). Un testicolo ritenuto rimane nel canale inguinale lungo il sentiero di discesa o, meno comunemente, permangono nella cavità addominale o retroperitoneo. Un testicolo ectopico invece è uno che scende normalmente attraverso l’anello esterno, ma devia in una posizione anomala e si trova al di fuori del corso normale di discesa.
Complicazioni e rischi del criptorchidismo
Il criptorchidismo se non diagnosticato e non trattato può provocare scarsa fertilità ed un rischio maggiore in età adulta di incappare in un tumore ai testicoli. Nei casi non trattati di testicoli intra-addominali, si può sviluppare anche una torsione testicolare. Quasi tutti i neonati che si presentano con un testicolo ritenuto alla nascita hanno un ernia inguinale (processus brevetto).
Cause del criptorchidismo
Il criptorchidismo è quasi esclusivamente idiopatico, ovvero non se ne conoscono le cause originali. Il 10% dei casi è bilaterale;
Sintomi
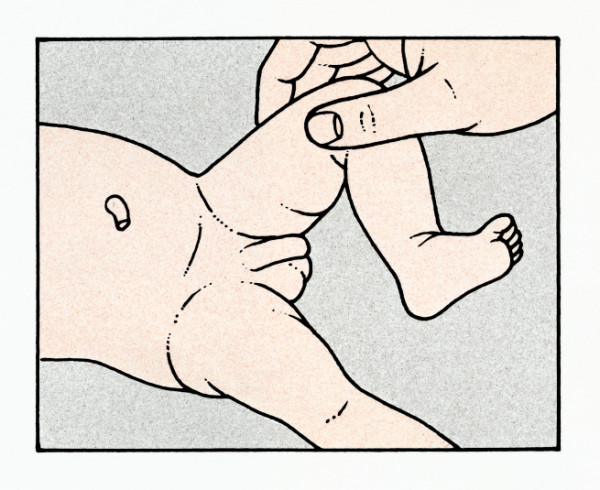
In circa l’80% dei casi, lo scroto è vuoto al momento della nascita; nel resto dei casi, un testicolo è palpabile nello scroto alla nascita, ma sembra risalire immediatamente dopo. Lo scroto può quindi risultare più piccolo e/o più morbido. L’unico segnale è questo clinico, visivo. Generalmente il criptorchidismo nel neonato non da dolore o altri sintomi.
Diagnosi
Per la diagnosi è quindi necessaria una valutazione clinica, a volte un’indagine laparoscopica e più raramente un’ecografia o una risonanza magnetica, per evidenziare eventualmente il testicolo ritenuto nell’addome. Tutti i bambini vanno sottoposti alla nascita e nei mesi successivi ad un esame clinico dei testicoli. Anche negli anni a seguire per valutare la corretta posizione e crescita. Per i testicoli non palpabili bilateralmente, i pazienti nel periodo neonatale immediato dovrebbero essere valutati per un possibile disturbo della differenziazione sessuale (consulto con un endocrinologo pediatrico) che va escluso.
Cura del criptorchidismo, la chirurgia
Per un testicolo ritenuto palpabile, il trattamento è chirurgico: il testicolo viene portato nello scroto e suturato in posizione; l’ernia inguinale solitamente associata viene curata contestualmente. Per un testicolo ritenuto non palpabile, si esegue una laparoscopia addominale; se il testicolo è presente, viene spostato nello scroto. Se è atrofica, il tessuto viene rimosso. La chirurgia dovrebbe essere fatta a circa 6 mesi di età, perché l’intervento precoce migliora la fertilità potenziale e può ridurre il rischio di cancro. Inoltre, piccolo è il bambino, minore è la distanza necessaria per posizionare il testicolo nello scroto. Nessun intervento è necessario invece per un testicolo retrattile purché la lunghezza del funicolo spermatico sia sufficiente. Ipermobilità di solito si risolve senza trattamento entro la pubertà, quando l’aumento delle dimensioni dei testicoli rende la retrazione più difficile. A volte, può essere suggerito un trattamento ormonale con gonadotropina corionica, ma la questione è piuttosto controversa.
Potrebbero interessarvi anche i seguenti post:
Foto: Thinkstock
http://dabet.reviews/# Dabet main access URL
PLANBET এ ঢোকার আপডেটেড লিংক PLANBET বর্তমান প্রবেশ ঠিকানা PLANBET Bangladesh official link
darazplay: DarazPlay latest access address – DarazPlay latest access address
https://planbet.sbs/# PLANBET বর্তমান প্রবেশ ঠিকানা
PLANBET লগইন করার জন্য বর্তমান লিংক PLANBET লগইন করার জন্য বর্তমান লিংক planbet login
working DarazPlay access page: DarazPlay ব্যবহার করার বর্তমান ঠিকানা – DarazPlay Vietnam current access
Fun88 working link for Vietnam fun88 liên kết vào Fun88 cho người dùng Việt Nam
Dabet main access URL: Dabet Vietnam liên kết đang sử dụng – Dabet Vietnam liên kết đang sử dụng
updated PLANBET access link: updated PLANBET access link – PLANBET ???? ???? ???? ??????? ????
https://fun88.sale/# Fun88 updated entry link
trang ghi chú liên kết Dabet Vietnam Dabet updated working link Dabet Vietnam liên kết đang sử dụng
darazplay login: working DarazPlay access page – darazplay
http://nagad88.top/# Nagad88 Bangladesh official access
PLANBET Bangladesh ???????? ????: PLANBET Bangladesh official link – PLANBET ??????? ?????? ??????
https://darazplay.blog/# DarazPlay বর্তমান প্রবেশ পথ
Nagad88 Bangladesh বর্তমান লিংক: Nagad88 এ ঢোকার রেফারেন্স পেজ – Nagad88 ব্যবহারকারীদের জন্য বর্তমান লিংক
Nagad88 updated access link Nagad88 আপডেটেড প্রবেশ ঠিকানা Nagad88 ব্যবহারকারীদের জন্য বর্তমান লিংক
https://edpillseasybuy.xyz/# ed pills cheap
https://edpillseasybuy.xyz/# erectile dysfunction drugs online
Metformin: Dapagliflozin – Insulin glargine
Carvedilol: Hydrochlorothiazide – Hydrochlorothiazide
sertraline fluoxetine duloxetine
https://diabetesmedseasybuy.com/# DiabetesMedsEasyBuy
ed pills cheap: EdPillsEasyBuy – Ed Pills Easy Buy
https://heartmedseasybuy.xyz/# Amlodipine